Юношеская миоклоническая эпилепсия
Юношеская миоклоническая эпилепсия (синдром Янца)
Определение. Юношеская миоклоническая эпилепсия — форма идиопатической генерализованной эпилепсии подросткового возраста с идентифицированным генетическим дефектом, характеризующаяся массивными билатеральными миоклоническими приступами, возникающими преимущественно в руках в период после пробуждения пациентов.
Частота. ЮМЭ, безусловно, является частой формой ИГЭ у подростков и молодых людей. Среди эпилептических синдромов, дебютирующих в подростковом возрасте, ЮМЭ составляет около трети всех случаев. В последних публикациях отмечается преобладание лиц женского пола 2:1и 3:1.
Дебют. Начало заболевания с различных приступов варьирует от 2 до 20 г (в среднем в нашем исследовании 11,2 ± 0,8 года). Однако критерием диагноза ЮМЭ является наличие у пациентов массивных миоклонических пароксизмов (МП). В связи с этим большинство авторов временем дебюта МЭ считают возраст появления миоклонических пароксизмов. Дебют МП является возрастзависимым. МП при ЮМЭ не отмечаются ранее 7-летнего возраста и редко возникают после 20 лет. Согласно D. Janz, дебют МП при ЮМЭ в возрастном диапазоне 12-18 лет (в среднем лет) отмечается у 79 % больных. Среди 57 пациентов, страдающих МЭ, обследованных T.Obeid и соавт. (1988), средний возраст начала приступов составлял 15,5 лет. У обследованных нами пациентов дебют МП варьировал от 7 до 22 лет, составляя в среднем 14,2 ± 0,7 года. У большинства больных (60 %) МП дебютировали в возрастном интервале 10-17 лет. Начало заболевания с фебрильных судорог нехарактерно и наблюдается лишь в единичных случаях.
Симптоматика. Несмотря на то, что клиника ЮМЭ типична, заболевание мало известно практическим неврологам. Кардинальным симптомом ЮМЭ являются миоклонические приступы. Начало заболевания с МП (или одновременно МП с другими видами приступов) отмечается у 1/3 больных. МП характеризуются неожиданными короткими молниеносными насильственными подергиваниями различных групп мышц при сохранном сознании. Можно выделить два типа МП: массивные с симметричными синхронными подергиваниями конечностей и асимметричные асинхронные единичные или множественные, меняющиеся по амплитуде, различной частоты и интенсивности. У небольшого числа больных (особенно в начале заболевания) МП могут значительно преобладать с одной стороны и даже иметь исключительно гемимиоклонический характер. МП во всех случаях вовлекают мышцы рук (преимущественно экстензоры) и плечевого пояса. Вследствие этого больные нередко жалуются на то, что роняют предметы из рук или непроизвольно отбрасывают их в стороны.
Миоклонические подергивания исключительно в руках наблюдаются у 50 % пациентов. У 40 % больных отмечаются подергивания как рук, так и ног; у 10 % — преимущественно мышц лица (миоклонии век) и шеи (подергивания головы) и в исключительно редких случаях — мышц передней брюшной стенки [Мухин К.Ю. и др., 1995].
При возникновении МП в ногах больные ощущают как бы внезапный удар под колени и слегка непроизвольно приседают. При массивных пароксизмах они даже падают, «как подкошенные», на колени или ягодицы. Данный клинический феномен имеет специальное название — «миоклонически-астатические приступы». Сознание при этом сохранено, и больные сразу же поднимаются.
Частота МП варьирует от многократных в течение суток до 1 раза в месяц. Наиболее типичны ежедневные приступы (38 % больных) и приступы с частотой от 1 до 5 раз в неделю (43 %). Пароксизмы с частотой реже 1 раза в неделю констатировались лишь 9 % случаев. Продолжительность МП мгновенна (доли секунды). У 40 % больных МП протекают в виде серий подергиваний общей продолжительные 3-5 с.
Важнейшей особенностью МП является их зависимость от суточных циркадных ритмов, заметная практически у всех больных. Также характерно возникновение приступов в период непосредственно после пробуждения пациентов. У 75-80 % больных приступы возникают исключительно в утренние часы в течение 30-60 мин после пробуждения. В течение часа после пробуждения жизнедеятельность больных может быть резко ограничена вследствие частых МП. Нарастание пароксизмов может наблюдаться при засыпании (необходимо отличать от физиологического миоклонуса засыпания) или во время внезапного ночного пробуждения [Janz D., 1991].
Рекомендуемые материалы
В большинстве случаев заболевание проявляется сочетанием МП с ГСП и/или абсансами. Сочетание МП с ГСП наиболее типично для заболевания и наблюдается у половины пациентов; также нередко отмечается сочетание МП с ГСП и абсансами. Лишь около 5-10% больных обнаруживают клинической картине проявления МП и абсансов без ГСП.
ГСП характеризуются тонико-клоническими или преимущественно тоническими судорогами и имеют клинические особенности. В некоторых случаях ГСП начинаются с миоклонических пароксизмов, нарастающих по частоте и амплитуде, которые затем становятся все более ритмичными, генерализованными и трансформируются в тонико-клонические судорожные приступы. Для обозначения таких приступов может быть предложен термин «клонико-тонико-клонические пароксизмы». Клонико-тонико-клонические приступы отмечались у 29,5 % наблюдаемых нами больных. Важно метить, что, как и при синдроме изолированных ГСП, возможно наличие жального компонента в структуре приступов (9,5 % случаев). Непосредственно перед ГСП пациенты могут мгновенно ощущать насильственный ворот головы (иногда и глаз) в сторону с последующим выключением сознания и тонико-клоническими судорогами.
Частота приступов ГСП при ЮМЭ в целом невелика. У большинства пациентов отмечаются редкие приступы — от 1 раза в месяц до единичных весь период заболевания. Серийные пароксизмы и статусное их течение нехарактерны. Продолжительность ГСП обычно 2-3 мин, редко более 5 мин.
Важнейшей особенностью ГСП является зависимость их от суточных биологических ритмов, наблюдаемая у большинства пациентов. Как и при ГСП, доминируют ГСП пробуждения (70 %) и (в меньшей степени) засыпания (10 %). В случае появления приступов в бодрствовании они обычно возникают в период пассивного отдыха и релаксации.
Абсансы — третий по частоте вид приступов при ЮМЭ.
В 75 % случаев абсансы дебютируют в возрастном интервале 5-13 лет. Следует отметить, что почти у 1/3 больных ЮМЭ заболевание начинается именно с абсансов. Клинически преобладают абсансы юношеского типа; реже констатируются типичные пикнолептические абсансы. При ЮМЭ доминируют сложные абсансы, особенно часто с миоклоническим компонентом (до 1/3 всех случаев).
Продолжительность абсансов обычно очень короткая, 2-20 с. Частота абсансов варьирует от относительно редких (1 раз в 2-7 дней) до частых (5 раз в час и более). У большинства пациентов с абсансами частота приступов составляла от 1 до 10 раз в сутки. Статус абсансов констатируется при ЮМЭ исключительно редко; у 12,5 % больных.
Провоцирующие факторы. Факторы, существенно влияющие на возникновение или учащение приступов, могут быть выявлены более чем у 90 % больных ЮМЭ. Среди этих факторов наиболее значимы депривация сна (67 %) и насильственное внезапное пробуждение (29 %). У ряда больных миоклонические приступы появляются исключительно при недосыпании или при внезапном ночном пробуждении и не возникают спонтанно. Ритмическая фотостимуляция вызывает приступы у 1/4 пациентов, страдающих ЮМЭ. Гипервентиляция, как правило, не приводит к возникновению пароксизмов, даже абсансов. В литературе указывается провоцирующая роль алкоголя в учащении приступов у больных ЮМЭ. Вместе с тем 33 % больных (преимущественно женского пола) наблюдали учащение приступов после отрицательных эмоциональных реакций. Характерно, что из всех видов приступов абсансы наименее подвержены воздействию провоцирующих факторов. Возможно сочетание нескольких провоцирующих факторов у одного больного.
Неврологический статус. При рутинном неврологическом обследовании больных ЮМЭ очаговые симптомы, как правило, не выявляются. Выраженные интеллектуально-мнестические расстройства при ЮМЭ не встречаются и служат одним из критериев исключения синдрома. P. Wolf (1992) отмечал у пациентов с ЮМЭ эмоциональную лабильность, недостаток дисциплины, стойкое стремление к получению наслаждений. Данные черты характера, по мнению автора, могут снижать семейную и социальную адаптацию пациентов.
Дифференциальный диагноз. ЮМЭ следует отличать от многих заболеваний, особенно от тех, которые сопровождаются миоклоническими приступами. Уже в первых наблюдениях ЮМЭ миоклонические приступы описывались как «общая нервозность», «тики». Важно отметить, что нередко ми больные именно так и интерпретируют приступы и не считают необходимым докладывать о них врачу. ЮМЭ следует дифференцировать прежде всего от различных вариантов тиков и наследственно-дегенеративных Заболеваний головного мозга. Тики отличают от ЮМЭ характер гиперкинезов (преимущественно лицевая мускулатура), отсутствие эпилептических уступов и эпилептической активности на ЭЭГ. Дифференциальный диагноз ЮМЭ от наследственно-дегенеративных заболеваний головного мозга базируется на прогрессирующем течении дегенерации, наличии симптомов органического поражения мозга (чаще мозжечковой и стриопаллидарной системы), снижения интеллекта.
Электроэнцефалографическое исследование. Наряду с абсансными формами эпилепсии ЮМЭ является эпилептическим синдромом, при котором частота выявляемости пик-волновой активности на ЭЭГ в межприступном периоде крайне высока — 70-90 % случаев. Основная активность фоновой записи у большинства больных в норме и представлена хорошо модулированным α-ритмом. По мнению некоторых авторов, наиболее характерной формой эпиактивности при ЮМЭ является генерализованная быстрая (4 комплексов в секунду) дабл- и полипик-волновая активность. У ряда больных в фоновой записи констатируются лишь единичные нерегулярные генерализованные пик-волновые комплексы. 12 % пациентов наряду с генерализованной эпилептической активностью обнаруживаются отчетливые региональные паттерны (региональное ритмическое замедление тетта-ритма или региональная пик-волновая активность, обычно в височных или лобных отведениях).
При записи ЭЭГ во время миоклонических приступов констатируются вспышки генерализованных высокоамплитудных полипиков и пик-волновых комплексов с высокой частотой — 10-16 Гц. Этим комплексам обычно предшествуют нерегулярные медленные волны 2-4 Гц.
Бесплатная лекция: "БЕЖАР Морис" также доступна.
Лечение. Наряду с медикаментозным лечением пациентам, страдающим ЮМЭ, необходимо строгое соблюдение режимных мероприятий. Основным моментом является соблюдение режима сна и бодрствования: избегать недосыпания, позднего отхода ко сну и раннего (особенно внезапного) пробуждения. Подросткам и взрослым пациентам рекомендуется воздержаться от приема спиртных напитков. Больным с фотосенситивностью следует избегать воздействия ритмической светостимуляции. В некоторых случаях соблюдение указанных рекомендаций позволяет значительно снизить частоту пароксизмов.
Средняя суточная доза депакина составляет 30-50 мг/кг в 3 приема. При отсутствии эффекта рекомендуется постепенное увеличение дозы до 2500-4000 мг/сут. При резистентных к монотерапии абсансах рекомендуется комбинация депакина и суксилепа (500-1000 мг/сут), а при резистентных ГСП — депакина и фенобарбитала (50-100 мг/сут). При выраженной фотосенситивности возможно сочетание депакина с клоназепамом (1-4 мг/сут).
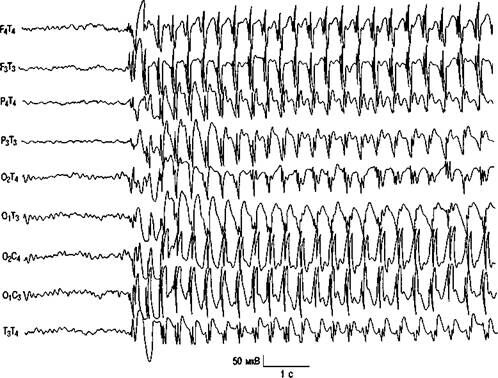
Рис. 3.4. Диагноз: юношеская миоклоническая эпилепсия. Генерализованная дабл-спайк-волновая активность с частотой 3 Гц.
Перспективным является применение при ЮМЭ ламотриджина (ламиктала). Ламиктал (1-3 мг/кг в сутки) может быть рекомендован в сочетании с депакином в лечении резистентных случаев ЮМЭ.
Несмотря на высокий процент достижения медикаментозной ремиссии при ЮМЭ, отмечаются частые рецидивы при отмене антиэпилептической терапии. Даже при 3- и 5-летней ремиссии может произойти рецидив заболевания при прекращении приема АЭП. По мнению D.Janz (1985), частота рецидивов при ЮМЭ самая высокая среди всех форм ИГЭ и составляет 80-91 %.





















