Лучевая диагностика заболеваний органов дыхания у детей
Лучевая диагностика заболеваний и повреждений грудной клетки и органов грудной полости
__________________________________________________________________
Лучевая диагностика заболеваний органов дыхания у детей
В последние время рентгенология детского возраста выделилась в самостоятельную медицинскую дисциплину. Это обусловлено возрастными особенностями детского организма, своеобразием техники и методики лучевого исследования ребенка.
Основные методы визуализации:
Первичные:
1. Рентгенография;
Рекомендуемые материалы
2. Флюорография;
3. Рентгенотелевизионное исследование.
Дополнительные:
1. Обычная томография;
2. КТ; УЗИ;
3. Бронхография, ангиопульмонография.
 |
Рентгенография – основной метод исследования органов грудной полости. Рентгеновские снимки легких должны выполняться каждому ребенку[1], у которого предполагается или установлено заболевание органов грудной полости. Необходимое условие во время проведения рентгенографии – вертикальное положение ребенка и технические приспособления, позволяющие зафиксировать ребенка в момент вдоха.[2] Снимок производится при дорсовентральном ходе лучей[3]в конце вдоха. При тяжелом состоянии пациента рентгенограммы выполняют в горизонтальном положении, руки при этом отведены вверх, вдоль головы, или вытянуты вдоль туловища и слегка согнуты в локтевых суставах.[4] Рентгенография (или крупнокадровая флюорография) у детей дошкольного и школьного возраста практически не отличается от этих методик у взрослых пациентов.
Как правило, следует производить два снимка – передний[5] и боковой.[6] Наличие рентгенограмм в двух взаимно перпендикулярных проекциях, применение отсеивающей решетки, короткая выдержка и производство снимков с расстояния около 100-120см, позволяют добиться высокой информативности исследования. Для выполнения снимка в косой проекции ребенок устанавливается под углом 45 градусов к кассете. Рентгенограммы в латеропозиции (рисунок 1, В.) необходимы преимущественно для определения малых количеств жидкости в плевральной полости[7].
При полипозиционной рентгенографии распознается большинство патологических изменений в легких, плевральных полостях, грудной стенке и средостении. Этот метод позволяет:
· Выявить (но не отвергнуть) патологические изменения;
·  Отнести их к легким, корням, плевре, средостению или к грудной стенке;
Отнести их к легким, корням, плевре, средостению или к грудной стенке;
· Точно локализовать обнаруженные изменения (по долям и сегментам) и оценить их распространенность (локальные, диссеминированные или диффузные изменения);
·  Охарактеризовать предполагаемый морфологический субстрат изменений в легких: очаговое, субсегментарное, сегментарное или лобарное уплотнение, ателектаз, гиповентиляция, обтурационное вздутие, преимущественно альвеолярное или интерстициальное поражение, шаровидное образование, полость или диссеминация.
Охарактеризовать предполагаемый морфологический субстрат изменений в легких: очаговое, субсегментарное, сегментарное или лобарное уплотнение, ателектаз, гиповентиляция, обтурационное вздутие, преимущественно альвеолярное или интерстициальное поражение, шаровидное образование, полость или диссеминация.
К недостаткам рентгенографии можно отнести:
· Часть легочной ткани на прямой рентгенограмме прикрыта срединной тенью и куполами диафрагмы, поэтому поражения в этих отделах легких могут остаться не выявленными;
· Могут быть не обнаружены (из-за низкого контраста) мелкоочаговые изменения (поражения с небольшой степенью уплотнения легочной ткани), плоскостные субплевральные участки уплотнения с небольшой толщиной по ходу пучка лучей;
· Воздушная (особенно вздутая) легочная ткань, перекрывающая патологические изменения, скрадывает их; 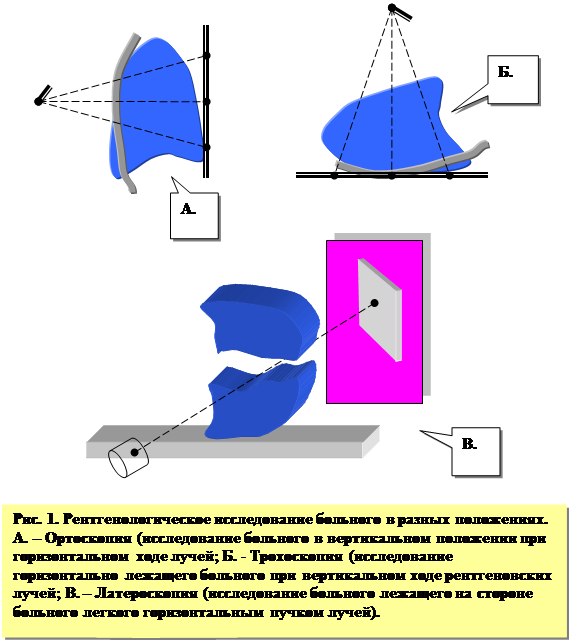
· невозможность отличить жидкостные образования от солидных;
·  суммация (суперпозиция) патологических теней в легких резко усложняет интерпретацию картины и затрудняет оценку каждой из них.
суммация (суперпозиция) патологических теней в легких резко усложняет интерпретацию картины и затрудняет оценку каждой из них.
Важным условием правильной интерпретации выявленных изменений является знание динамики рентгенологической картины.
Томография.
Обычная рентгенограмма дает суммарное изображение всей толщи снимаемого объекта, т.к. тени всех деталей, расположенных по ходу рентгеновских лучей, накладываются друг на друга. Это обстоятельство часто лишает врача возможности углубленного изучения структуры снимаемого органа. Для решения этой задачи используется послойная рентгенография (рисунок 2) или томография, позволяющая исследовать объект на разной глубине[8]. Это исследование позволяет выделять либо параллельные в отношении продольной оси пациента слои, либо перпендикулярные к ней, т.е. производить продольную или поперечную (аксиальную) томографию. Расстояние между слоями не должно превышать 0,5 см, учитывая небольшой объем грудной клетки ребенка. Глубину среза (рисунок 3) рассчитывают, исходя из переднезаднего размера грудной клетки и локализации патологического образования[9]. К компьютерной томографии следует прибегать в тех случаях болезней легких, которые остаются диагностически неясными после комплексного рентгенологического исследования. Однако аксиальные изображения не всегда достаточны для диагностики. Вполне заменить обычную томографию может только спиральная КТ (с болюсным контрастированием). Этот вид исследования позволяет получить информацию, недостижимую другими методами. Применение МРТ ограничено визуализацией патологических образований средостения и корней легких, поражений грудной стенки, выявлением заболеваний крупных сосудов грудной полости (особенно аорты).
 Зонография.
Зонография.
Этот метод исследования является вариантом томографии, отличаясь от нее меньшим диапазоном угла качания рентгеновской трубки (8-10 градусов).
Выполнение зонографии начинают с определения переднезаднего размера грудной клетки для того чтобы выделить основной трахеобронхиальный слой. Измерения следует проводить учитывая возрастные особенности в положении бифуркации трахеи. Зонограммы на уровне трахеобронхиального слоя обычно достаточно для отображения дистального отдела трахеи и бронхов, включая сегментарные. Выполнив одну зонограмму на уровне трахеобронхиального слоя можно получить отображение всех групп  измененных лимфатических узлов. Таким образом, зонография характеризуется высокой информативностью, причем уменьшается время экспозиции при исследовании, а следовательно и лучевая нагрузка на ребенка. Это обстоятельство нужно учитывать при выборе метода томографирования в любом, но особенно в детском возрасте.
измененных лимфатических узлов. Таким образом, зонография характеризуется высокой информативностью, причем уменьшается время экспозиции при исследовании, а следовательно и лучевая нагрузка на ребенка. Это обстоятельство нужно учитывать при выборе метода томографирования в любом, но особенно в детском возрасте.
Бронхография.
 Бронхография[10] – контрастный метод рентгенологического исследования, позволяющий точно установить объем патологического процесса в бронхолегочной системе, его локализацию и распространенность. Этот метод является объективным способом рентгенологического исследования бронхиального дерева.
Бронхография[10] – контрастный метод рентгенологического исследования, позволяющий точно установить объем патологического процесса в бронхолегочной системе, его локализацию и распространенность. Этот метод является объективным способом рентгенологического исследования бронхиального дерева.
В раннем детском возрасте бронхография используется преимущественно при обнаружении на рентгенограммах признаков ограниченного пневмосклероза, длительно сохраняющегося ателектаза, подозрении на наличие аномалий развития бронхов и легких. У детей старше 7 лет бронхографическое исследование проводят по более широким показаниям.[11]
Нормальная рентгеновская картина органов грудной полости у детей.
Передняя прямая проекция.
У новорожденных и детей грудного возраста нижние отделы грудной клетки в поперечнике заметно превышают верхние (короткая грудная клетка). Ребра стоят почти горизонтально, их костные отделы (передние концы) далеко отстоят от грудины. Ключица расположена выше легочного поля. В телах позвонков визуализируются только ядра окостенения[12]. На фоне внутренних отделов легочных полей четко выявляются тени поперечных отростков верхних грудных позвонков. Тени мягких тканей, определяемые на снимках взрослых, у детей грудного возраста не видны. Тень верхнего отдела средостения относительно шире, чем в другие периоды детства[13]. Тень сердца занимает почти срединное положение, его размеры относительно велики, форма приближается к округлой, талия сглажена. Верхушка сердца приподнята над диафрагмой и отодвинута кнаружи. Справа и слева, как правило, отмечаются две дуги, а дуга аорты на передней рентгенограмме не визуализируется. Вилочковая железа видна в тех случаях, когда ее боковые отделы обусловливают
На фоне внутренних отделов легочных полей четко выявляются тени поперечных отростков верхних грудных позвонков. Тени мягких тканей, определяемые на снимках взрослых, у детей грудного возраста не видны. Тень верхнего отдела средостения относительно шире, чем в другие периоды детства[13]. Тень сердца занимает почти срединное положение, его размеры относительно велики, форма приближается к округлой, талия сглажена. Верхушка сердца приподнята над диафрагмой и отодвинута кнаружи. Справа и слева, как правило, отмечаются две дуги, а дуга аорты на передней рентгенограмме не визуализируется. Вилочковая железа видна в тех случаях, когда ее боковые отделы обусловливают расширение тени средостения. Трахея занимает срединное положение, но ее нижняя часть несколько отходит вправо. Бифуркация проецируется на уровне
расширение тени средостения. Трахея занимает срединное положение, но ее нижняя часть несколько отходит вправо. Бифуркация проецируется на уровне  нижнего края тела 3 грудного позвонка. Размер ее угла варьирует от 40 до 75 градусов. Внутригрудные лимфатические узлы в норме на обзорной рентгенограмме в прямой проекции не определяются. Корни легких, как правило, находятся на одном уровне и частично скрыты тенью сердца. Легочный рисунок просматривается во всей внутренней зоне правого легкого и в верхне-медиальном отделе левого[14]. Легочные поля – прозрачны. Диафрагма на уровне 8 – 9 грудных позвонков ее левая половина на одном уровне с правой. Реберно-диафрагмальные синусы не глубоки.
нижнего края тела 3 грудного позвонка. Размер ее угла варьирует от 40 до 75 градусов. Внутригрудные лимфатические узлы в норме на обзорной рентгенограмме в прямой проекции не определяются. Корни легких, как правило, находятся на одном уровне и частично скрыты тенью сердца. Легочный рисунок просматривается во всей внутренней зоне правого легкого и в верхне-медиальном отделе левого[14]. Легочные поля – прозрачны. Диафрагма на уровне 8 – 9 грудных позвонков ее левая половина на одном уровне с правой. Реберно-диафрагмальные синусы не глубоки.
Приблизительно с 7-летнего возраста все более отчеливо начинают визуализироваться мягкие ткани. Диафрагма находится на уровне 9 – 10 грудных позвонков, причем левая ее половина стоит несколько ниже правой. Реберно-диафрагмальные синусы заостряются и углубляются. Конфигурация сердца приближается к таковому у взрослого человека. С уменьшением объема вилочковой железы уменьшается ширина верхнего отдела средостения. Бифуркация трахеи опускается, доходя до уровня 6 позвонка, ее угол уменьшается. К 5 – 6 годам левый корень становиться выше правого. К этому же возрасту ребра наклоняются вниз, а длинник грудной клетки начинает превышать поперечник.
Боковая проекция.
Грудная клетка новорожденного и грудного ребенка в боковой проекции приближается по форме к усеченному конусу, вершина которого сглажена, а основание выпукло кверху. Верхняя граница легкого не дифференцируется из-за наложения мягких тканей плечевого пояса. Задняя граница легкого прилегающей стороны находится на середине расстояния от передней границы позвоночника до заднего края легкого противоположной стороны.
Правый корень всегда проецируется кпереди от трахеи, а левый кзади от нее. В верхнем отделе переднего средостения позади грудины определяется тень вилочковой железы. Дуга аорты находится на уровне 3 – 4 грудных позвонков. Чем моложе ребенок, тем более тупым представляется передний синус плевры.
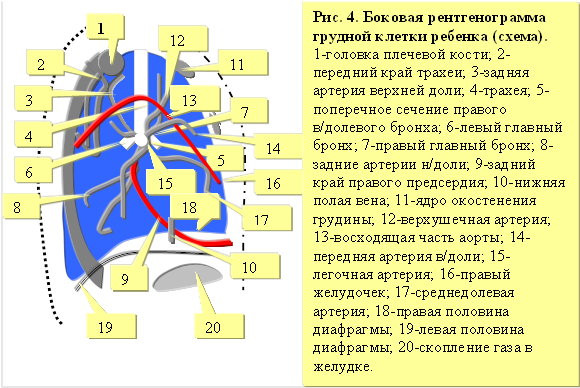
Исследование грудной клетки в боковой проекции позволяет получить трехмерное изображение органов грудной полости. Широкая срединная тень и высокое стояние диафрагмы не позволяет видеть у ребенка грудного возраста в передней проекции значительных участков легких. Исследование в боковой проекции разрешает эти затруднения. Кроме того, в отличие от косых проекций боковая является стандартной, что облегчает понимание и расшифровку рентгенограммы[15].
Болезни органов дыхания.
Неотложная синдромная диагностика.
Значение первичной синдромной диагностики в неотложной пульмонологии детского возраста трудно переоценить. Острое развитие критического состояния обычно происходит вне специализированного отделения (детского торакального, пульмонологического, реанимационного), и судьба ребенка зачастую зависит от диагностических и лечебно-тактических решений педиатра, хирурга общего профиля или врача скорой помощи. В этих условиях на первый план выходит проблема экстренного выявления ведущего патологического синдрома, т. е. проблема неотложной синдромной диагностики и терапии. Однако следует иметь в виду известную условность выделения этих синдромов, т. к. в клинической практике довольно редко приходится встречаться с изолированным синдромом – обычно они сочетаются, наслаиваясь один на другой.[16]
Применительно к острым заболеваниям легких у детей следует выделять следующие синдромы[17]: 
1. синдром внутриплеврального напряжения (а-внутрилегочный, б-внелегочный);
2. синдром медиастинального напряжения;
3. синдром выключения из дыхания легочной паренхимы;
4. синдром бронхиального сброса;
5. синдром легочного, легочно-плеврального и внутриплеврального кровотечения;
6. гнойно-септический синдром;
7. абдоминальный синдром.
Синдром внутриплеврального напряжения (СВПН).
СВПН – патологическое состояние сопровождающиеся повышением давления в плевральной полости, коллапсом легкого, смещением органов средостения в сторону, противоположную стороне поражения.
В соответствии с особенностями основного патологического процесса различают: внутрилегочное и внелегочное напряжение (рисунок 5).
· Внутрилегочное напряжение может быть вызвано:
1. увеличением размеров внутрилегочных образований (бронхогенная киста, стафилококковая булла, значительно реже – опухолью);
2. «вздутием» патологически измененной доли легкого (врожденная лобарная эмфизема).
· Внелегочное напряжение может быть вызвано:
1. различными формами пневмоторакса[18];
2. различными формами гидроторакса[19].
Клинические проявления нарастающего внутриплеврального напряжения при внелегочной и при внутрилегочной локализации определяющего патологического процесса весьма сходны.
Анамнез.
 СВПН как правило развивается на фоне тяжелой стафилококковой пневмонии (прорыв очага деструкции, развитие пиопневмоторакса или реактивного пиоторакса) или вскоре после нее (острое увеличение размеров буллы, ее прорыв с развитием пневмоторакса). Значительно реже этот синдром развивается внезапно, на фоне «полного здоровья» - прорыв или острое увеличение бессимптомно протекающей бронхогенной кисты или «спонтанный» пневмоторакс.[20]
СВПН как правило развивается на фоне тяжелой стафилококковой пневмонии (прорыв очага деструкции, развитие пиопневмоторакса или реактивного пиоторакса) или вскоре после нее (острое увеличение размеров буллы, ее прорыв с развитием пневмоторакса). Значительно реже этот синдром развивается внезапно, на фоне «полного здоровья» - прорыв или острое увеличение бессимптомно протекающей бронхогенной кисты или «спонтанный» пневмоторакс.[20]
Клиническая картина.
Как правило СВПН развивается остро[21], реже подостро[22]. При этом состояние ребенка резко ухудшается: после приступа кашля (иногда сопровождающегося апноэ) развивается выраженная одышка и прогрессирующий цианоз. Ребенок возбужден, мечется, стараясь найти удобное положение (часто дети стремятся лечь на больной бок). Пульс слабый, нитевидный, тахикардия. При осмотре: отставание при дыхании и выбухание пораженной половины грудной клетки.
 Экстренная рентгенография.
Экстренная рентгенография.
На обзорной рентгенограмме в прямой проекции органов грудной полости определяется смещение средостения в здоровую сторону, отсутствие легочного рисунка и повышенная прозрачность на стороне поражения. При пиопневмотораксе определяется горизонтальный уровень жидкости, при внутрилегочном напряжении можно обнаружить контуры напряженной кисты, а также оттесненные и коллабированные доли легкого.

При прогрессировании основного процесса может возникать клапанное сообщение между бронхом и полостью кисты или плевральной полостью, что приведет к нарастанию напряжения. В этом случае состояние ребенка ухудшится (прогрессирование всех описанных выше симптомов) и если не будет оказана немедленная медицинская помощь, при явлениях нарастающей дыхательной недостаточности наступит смерть.
Синдром медиастинального напряжения (СМН).
СМН – характеризует патологические состояния, сопровождающиеся повышением давления в средостении и как следствие приводящий к компрессии органов средостения и нарушению их функции (рисунок 6).
· К причинам СМН можно отнести:
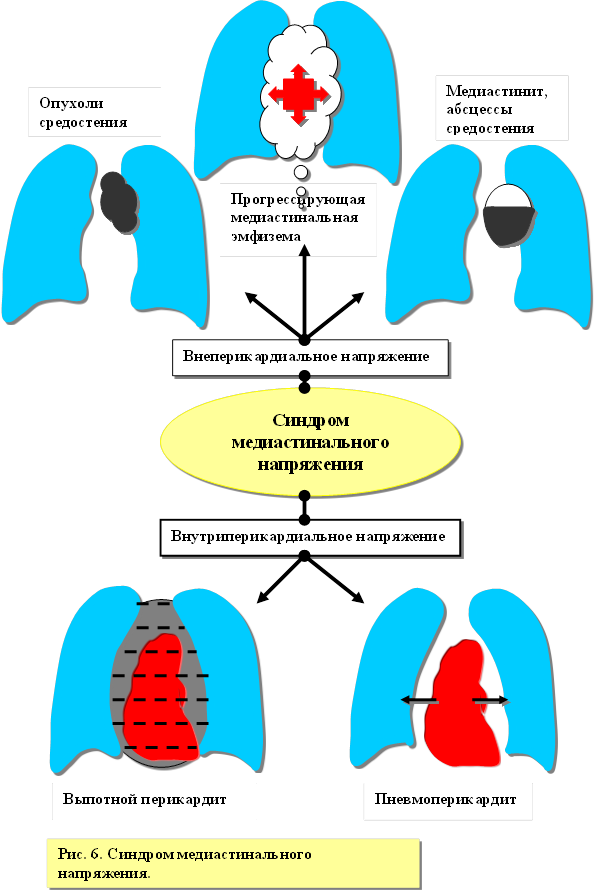
1. внутриперикардиальное напряжение, обусловленное, чаще всего, гнойным или выпотным (экссудативным) перикардитом[23]или реже пневмоперикардом (внутриперикардиальная тампонада сердца);
2. внеперикардиальное напряжение, вызванное прогрессирующей медиастинальной эмфиземой[24], опухолями или абсцессами средостения.
Клиническая картина внутриперикардиального напряжения, характеризуется признаками внутриперикардиальной тампонады сердца.
Клиническая картина внеперикардиального напряжения (ВПН).
Нарушение целостности бронхиальной стенки при сохраненной плевре приводит к проникновению воздуха в парабронхиальные пространства, а затем в средостение (таким образом медиастинальной эмфиземе[25] предшествует парабронхиальная[26]). При этом вслед за приступом кашля у ребенка появляется быстро нарастающая эмфизема надключичных ямок, шеи, лица, передней грудной стенки и осиплость голоса[27]. Кроме того, развивается одышка, цианоз и гемодинамические нарушения[28].
 На обзорных рентгенограммах органов грудной полости визуализируется перерастянутое воздухом средостение (на ранних стадиях – на фоне тени средостения определяются полоски воздуха).
На обзорных рентгенограммах органов грудной полости визуализируется перерастянутое воздухом средостение (на ранних стадиях – на фоне тени средостения определяются полоски воздуха).
Подострое течение СМН наблюдается при опухолях (особенно у детей младшего возраста) и гнойных процессах средостения (однако при медиастинитах превалирует гнойно-септический синдром, и крайне редко на первый план выступают признаки СМН, а при опухолях симптомы сдавления того или иного органа[29]).
Синдром выключения из дыхания легочной паренхимы.
Синдром объединяет процессы, характеризующиеся нарушением проходимости дыхательных путей и часто сопровождающиеся выключением из дыхания участков легочной паренхимы за счет массивной воспалительной инфильтрации (рисунок 7).
· Причинами возникновения этого синдрома могут быть следующие группы заболеваний:
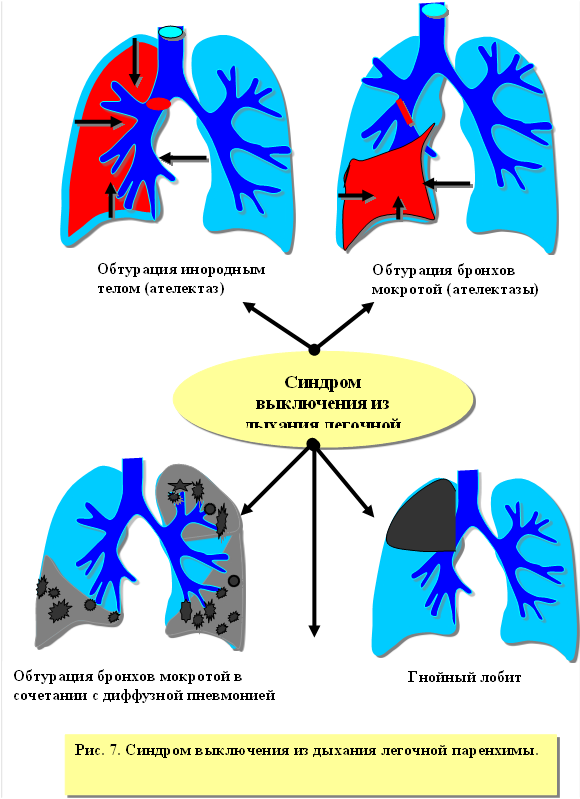
1. полное или частичное нарушение проходимости верхних дыхательных путей (круп – подсвязочный ларингит, инородные тела гортани и трахеи, врожденные и приобретенные стенозы трахеи)[30];
2. полное или частичное нарушение проходимости периферических бронхов (обтурационные и нервнорефлекторные ателектазы, бронхоспазм, бронхиальная астма, инородные тела бронхов);
3. нарушение бронхиальной проходимости, сочетающиеся с воспалительной инфильтрацией паренхимы (сливные двусторонние стафилококковые пневмонии, острый гнойный лобит, обтурационные ателектазы, осложнившиеся пневмонитом и т.д.)[31]. К этой же группе можно отнести и Respiratory Distress Syndrom (синдром респираторных нарушений). При всем многообразии причин вызывающих указанный синдром, можно выделить общие его проявления, а именно: преобладание признаков дыхательной недостаточности[32], сопровождающиеся гипоксией, гиперкапнией и увеличением энергозатрат на процесс дыхания.

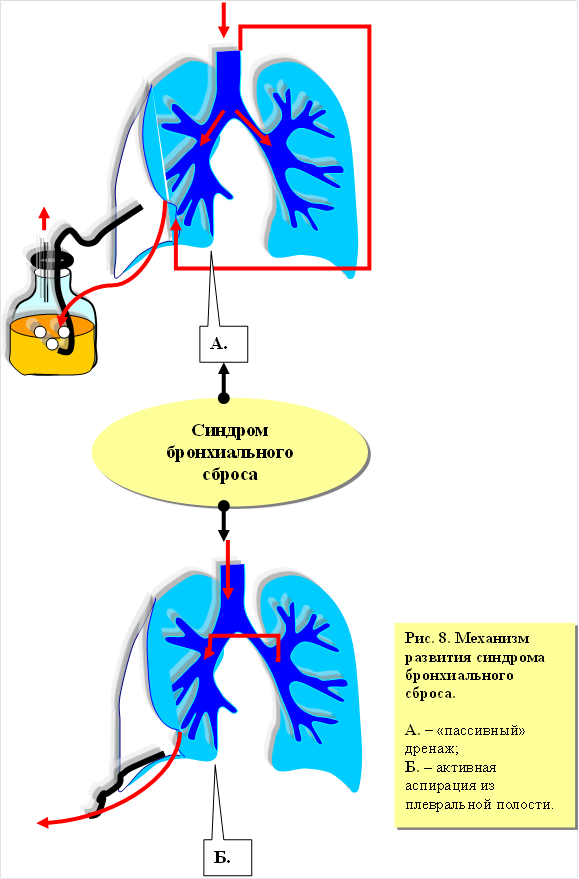
Синдром бронхиального сброса (СБС).
Под СБС понимают нарушения дыхания, развивающиеся в результате сброса воздуха через активно функционирующий бронхиальный свищ (рисунок 8). К причинам[33] СБС относятся в основном стафилококковые деструкции легких[34]. Явления СБС появляются после дренирования плевральной полости, т. е. можно сказать, что этому синдрому всегда предшествует синдром внутриплеврального напряжения (пневмоторакс, пиопневмоторакс). После устранения напряжения дренированием плевральной полости обнаруживается, что легкое не расправляется. Через подводный дренаж постоянно выделяется воздух. Добиться расправления легкого не удается вне зависимости от применяемых режимов активной аспирации (выслушивается постоянный свистящий шум (писк) свидетельствующий об активно функционирующем бронхиальном свище (или свищах)).
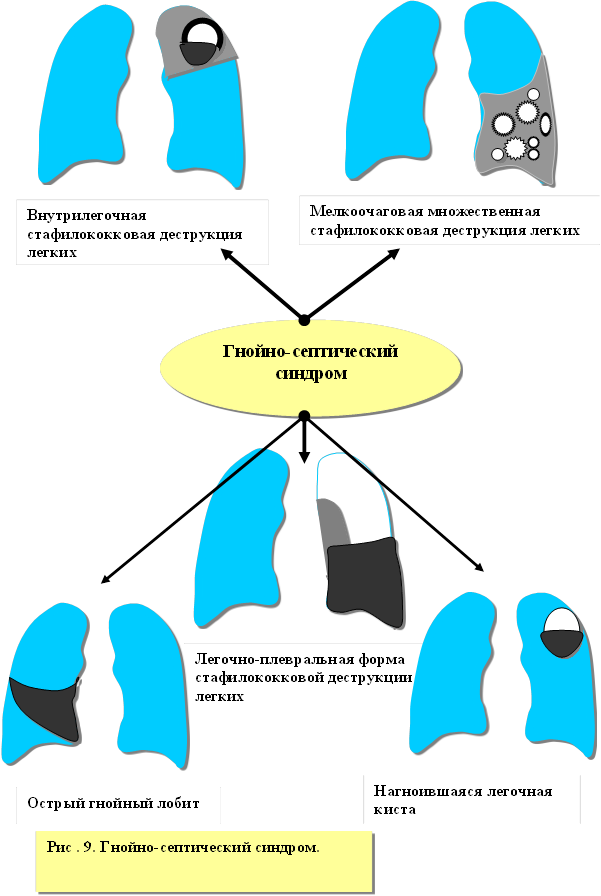
Гнойно-септический синдром (ГСС).
ГСС принято понимать как комплекс клинических, биохимических и патофизиологических сдвигов, происходящих в организме ребенка, страдающего острым гнойным процессом.
Наиболее часто ГСС наблюдается при различных формах стафилококковых деструкций легких, остром лобите, бронхо-легочных кистах, осложненных нагноением, осложненных инородных телах бронхов (рисунок 9).
Ведущие место в генезе ГСС занимает токсический шок[35].
Синдром легочного, легочно-плеврального и внутриплеврального кровотечения.
Под этим синдромом понимают комплекс патологических симптомов, развивающийся в результате нарушения целостности сосудов легкого или грудной стенки и попадания крови в плевральную полость и (или) трахео-бронхиальное дерево.
Причинами развития легочно-плеврального геморрагического синдрома (ЛПГС) могут быть различные заболевания: стафилококковая деструкция легких[36], травмы грудной стенки, инородные тела бронхов, бронхоэктазы, послеоперационный инфаркт легкого и др.
Клинические проявления этого синдрома[37] характеризуются симптомами острой кровопотери в сочетании с синдромом внутриплеврального напряжения[38] и (или) в сочетании с синдромом выключения из дыхания легочной паренхимы[39].
 При рентгенологическом исследовании: выявляют гомогенное снижение прозрачности с усилением легочного рисунка, «мраморность» легочной ткани в виде множественных мелких очаговых теней, располагающихся вблизи с источником кровотечения, появление горизонтального уровня жидкости в полости деструкции или абсцесса, при внутриплевральном кровотечении – гомогенное затемнение и оттеснение средостения[40].
При рентгенологическом исследовании: выявляют гомогенное снижение прозрачности с усилением легочного рисунка, «мраморность» легочной ткани в виде множественных мелких очаговых теней, располагающихся вблизи с источником кровотечения, появление горизонтального уровня жидкости в полости деструкции или абсцесса, при внутриплевральном кровотечении – гомогенное затемнение и оттеснение средостения[40].
Эндоскопические исследования облегчают диагностику, хотя на высоте кровотечения применение этих методов затруднено.
Абдоминальный синдром.
Под абдоминальным синдромом в пульмонологии детского возраста понимают комплекс патологических симптомов, симулирующих острое заболевание органов брюшной полости. Такие проявления этого синдрома, как парез кишечника, рвота, диарея, встречаются у 60-90% детей с острыми гнойными заболеваниями легких и плевры. Однако отчетливое преобладание абдоминального синдрома отмечается в 9-12% случаев[41], преимущественно это дети страдающие легочно-плевральной формой стафилококковой деструкции легких или острым гнойным лобитом с поражением нижних долей легкого.
Анализ рентгенологической картины.
Известно, что рентгенологическое исследование дает наиболее важную информацию для оценки сущности патологического процесса в легких. В условиях пульмонологии детского возраста часто необходима немедленная интерпретация результатов рентгенографии, помочь упростить диагностический процесс, призваны следующие рентгенологические синдромы:
1. тотальное и субтотальное затемнение,
2. ограниченное затемнение,
3. круглая тень,
4. очаговое затемнение,
5. диссеминация,
6. патология корня и внутригрудных лимфатических узлов,
7. патология легочного рисунка,
8. обширные просветления,
9. ограниченные просветления,
10. синдром кольцевидной тени (полости),
11. нарушение проходимости бронхов,
12. патология контрастированного бронхиального дерева.
Синдромный диагноз представляет собой вывод врача о выявленных у больного анатомических или функциональных изменениях в органах дыхания. Дальнейшее уточнение нозологической формы идет в пределах того круга заболеваний, для которых данный синдром является типичным проявлением[42]. В трудных диагностических случаях первоначально всегда следует искать заболевания, угрожающие жизни больного ребенка, затем – опасные для окружающих, потом – часто встречающиеся в данное время года или в данной местности и т. д.
Синдром затемнения.
Затемнение – наиболее частый рентгенологический синдром, диагностируемый у 50% больных[43] с различными заболеваниями органов дыхания. Затемнение может быть обусловлено воспалительной инфильтрацией легочной ткани, нарушением бронхиальной проходимости, поражением корней легких, средостения, плевры (рисунок 10). Для заболеваний, обусловленных уплотнением паренхимы легкого, характерно выявление тени с неизмененной величиной сегмента или доли легкого.
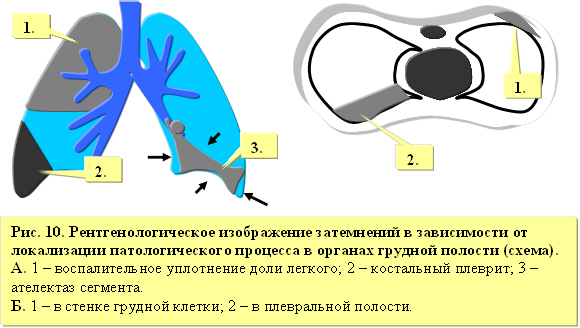
Апневматоз или ателектаз части легкого обусловливает затемнения, характеризующиеся признаками уменьшения соответствующей части легкого в объеме. Свободная или осумкованная жидкость в плевральной полости отражается на рентгенограмме в виде объемных затемнений и смещения прилежащих органов в противоположную от выпота сторону[44]. При расшифровке скиалогической картины тени учитывают:
· Локализацию – внелегочные затемнения и внутрилегочные (по долям и сегментам);
· Величину тени (очаговое, ограниченное, субтотальное и тотальное затемнения);
· Количество затемнений;
· Протяженность по долям и сегментам;
· Форму тени (может повторять анатомические очертания органа, быть неопределенной, треугольной, эллипсоидной или круглой),
· Контуры затемнения;
· Интенсивность;
· Структуру образования;
· Состояние окружающей легочной ткани;
· Связь с корнем и его состояние;
· Состояние бронхиального дерева.
Анализируя каждый признак, необходимо стараться находить не столько сходные черты, сколько различия – это всякий раз помогает установить правильный нозологический диагноз.
Различные комбинации перечисленных признаков позволяют выделить варианты рентгенологических синдромов:
1. одиночные и множественные очаги,
2. круглая тень,
3. диссеминация,
4. ограниченное, субтотальное и тотальное затемнения.
По мере развития легочного процесса рентгенологические проявления могут меняться от очаговой тени до тотального затемнения и наоборот.
Синдром диссеминации.
Для этого синдрома характерно наличие в легких множественных очаговых теней различной плотности и формы с локализацией в двух и более сегментах[45]. Основной чертой заболеваний объединенных этим синдромом является стадийность течения процесса с исходом в диффузный фиброз легких.
Наиболее часто синдром диссеминации сопровождает следующие заболевания:
· болезни сердечно-сосудистой системы, приводящие к застою в малом круге кровообращения,
· инфекционные заболевания (бактериальные, грибковые, вирусные и паразитарные),
· неопластические,
· обусловленные вдыханием органической или неорганической пыли,
· системные (коллагеноз, саркоидоз, гистиоцитоз Х, эозинофильная гранулема легких и др.),
· поражения легких вызванные облучением, медикаментами,
· редкие заболевания легких (муковисцидоз, болезнь гиалиновых мембран, альвеолярный микролитиаз, амилоидоз, гемосидероз и др.),
· шоковое легкое (воздействие различных токсинов, ингаляции щелочей, кислот и т. д.).
Синдром полости (кольцевидной тени).
Рентгенологическая картина полости - это кольцевидное просветление с краевым уплотнением легочной ткани по его периметру.
При выявлении в легких кольцевидного просветления в первую очередь необходимо различать истинные и ложные полости[46].
Полость считается истинной, если просветление, замкнуто по всему периметру и определяется на рентгенограммах в прямой и боковой проекциях или на двух (и более) томограммах. Наиболее частой причиной образования полостей в легких является разрушение паренхимы легкого при воспалении, туберкулезе или раке[47].
Полость является динамическим образованием, ее рентгенологическая картина зависит от:
· выраженности воспаления в окружающей легочной ткани,
· состояния дренирующего бронха,
· технических особенностей рентгенограммы и др.
ЛИТЕРАТУРА.
1. Бакланова В. Ф., Филиппкин М. А. Рентгенодиагностика в педиатрии. 1 т. – Москва, 1988.
2. Васильев Н. А. Туберкулез. – Москва, 1990.
3. Габуния Р. И., Колесникова Е. К. Компьютерная томография в клинической диагностике. – Москва, 1995.
4. Линденбратен Д. С., Линденбратен Л. Д. Рентгенодиагностика заболеваний органов дыхания у детей. – Ленинград, 1957.
5. Лукомский Г. И. и др. Бронхопульмонология. – Москва, 1982.
6. Рокитский М. Р. Хирургические заболевания легких у детей. – Москва, 1988.
7. Рокитский М. Р. Неотложная пульмонология детского возраста. – Москва, 1978.
8. Розенштраух Л. С., Рыбаков Н. И., Винер М. Г. Рентгенодиагностика заболеваний органов дыхания. – Москва, 1978.
9. Ширяева К. Ф. Хронические неспецифические заболевания легких у детей. – Ленинград, 1978.
10. Шотемор Ш. Ш. Путеводитель по диагностическим изображениям. – Москва, 2001.
[1] Для защиты от ионизирующего излучения применяют просвинцованные фартучки, юбочки, а так же специальные экраны на вращающейся подвеске.
[2] У детей до двух лет рентгенографию проводят, фиксируя ребенка на штативе с набором подвесок, рассчитанных на детей разного возраста (от новорожденных до двух лет).
[3] Эта установка позволяет привлечь внимание ребенка и уловить момент вдоха. В том случае, если ребенок беспокойный, снимок делают в положении сидя на том же штативе с фиксацией нижних и верхних конечностей при дорсовентральном ходе лучей.
[4] Что необходимо для выведения лопаток.
[5] При переднем снимке центральный луч направляется у детей до 3 лет на 4 грудной позвонок, у старших – на 5-6, при заднем снимке – на угол между рукояткой грудины и ее телом.
[6] Не рекомендуется проведение рентгенографии маленькому ребенку сразу после кормления, т. к. вздутый кишечник (большое количество заглоченного при кормлении воздуха) приводит к подъему левого купола диафрагмы и соответственно к снижению прозрачности левого легочного поля и смещению средостения вправо.
[7] Объем жидкости более 300 мл обнаруживается рентгенологически (при латерографии - от 150 мл). Если же он превышает 500 мл, то появляются физикальные признаки. УЗИ позволяет зафиксировать скопление жидкости от 20 мл, также возможно отличить небольшое количество жидкости в плевральной полости от утолщения плевры, плевральных изменений и от уплотнения легочной ткани. УЗИ эффективно сопровождает пункцию даже небольших осумкованных плевритов. КТ для этих целей не требуется.
[8] Т.к. при томографии делают несколько снимков необходимо учитывать лучевую нагрузку на ребенка.
[9] Отсчет глубины среза производят как правило от спины (достаточно 2-3 оптимальных томограмм).
[10] При нарушениях проходимости трахеи контрастирование бронхов без предварительного визуального исследования (ФБС) может привести к тяжелым респираторным осложнениям, а интерпретация бронхограмм при этом будет ошибочной.
[11] Методика бронхографии достаточно полно описана в руководствах Д. С. Линденбратена 1957, Е. В. Климанской 1972, С. Л. Либова 1973.
[12] В возрасте 2 – 3 лет еще отмечается незаращение дуг грудных позвонков
[13] Это связано с более широкими просветами кровеносных сосудов и крупными размерами вилочковой железы.
[14] Легочный рисунок преимущественно образован кровеносными сосудами.
[15] Более подробно вопросы нормальной анатомии органов грудной полости можно изучить в многочисленной литературе посвященной этой теме, например особенности анатомии грудной клетки в детском возрасте прекрасно изложены в монографии Д. С. Линденбратена и Л. Д. Линденбратена «Рентгенодиагностика заболеваний органов дыхания у детей» 1957 г.
[16] Например: при профузном легочно-плевральном кровотечении синдром острой кровопотери сочетается с внутриплевральным напряжением, а синдром гнойной интоксикации при стафилококковых деструкциях легких будет сочетаться с острой дыхательной недостаточностью и т. д..
[17]В зависимости от основного патологического процесса и его осложнений синдромы могут протекать остро, подостро или хронически.
[18] Пиопневмоторакс и т. д.
[19]Выпотные плевриты, пиоторакс, гемоторакс и пр.
[20] «Спонтанный» пневмоторакс как правило следствие субплевральной буллезной эмфиземы или врожденной лобарной эмфиземы.
[21]Стафилококковая деструкция легких, пневмоторакс, пиопневмоторакс, острое увеличение размеров кисты, лобарная эмфизема.
[22] Нарастающий пиоторакс (эмпиема плевры), экссудативный плеврит.
[23] Обычно перикардит является осложнением стафилококковых деструкций легких.
[24] Наиболее частая причина острого ВПН.
[25] Развитию медиастинальной эмфиземы обычно предшествует стафилококковая пневмония, коклюш, ОРВИ.
[26] Другой причиной прогрессирующей медиастинальной эмфиземы может служить травма, а ограниченные абсцессы средостения, гнойные медиастиниты могут являться осложнениями инородных тел пищевода (редко трахеи и еще реже бронхов).
[27]Сдавление веточек возвратного нерва.
[28] В тяжелых случаях – воздушная экстраперикардиальная тампонада сердца и дети гибнут.
[29] Синдром верхней полой вены – пастозность, отечность и выраженный цианоз верхней части тала, возможны нарушения мозгового кровообращения.
Синдром сдавления устья полых вен – цианоз, быстро нарастающая сердечная недостаточность.
При сдавлении пищевода – дисфагия, трахеи – симптомы дыхательной недостаточности (инспираторная одышка, цианоз).
[30] Атрезия хоан,ранула.
[31] Следует помнить, что заболевания разных групп часто наслаиваются друг на друга (подсвязочный ларингит + сливная двусторонняя пневмония и т.д.).
[32] Важнейшими признаками дыхательной недостаточности являются повышение напряжения углекислоты в артериальной крови (выше 40 мм. рт. ст.) и снижения напряжения кислорода (ниже 80 мм. рт. ст.), кроме того, уменьшение рН крови ниже 7,35, снижение ЖЕЛ и величины максимальной вентиляции легких.
[33] СБС может иметь место при травмах легкого с повреждением магистральных бронхов, а также в раннем послеоперационном периоде при несостоятельности культи бронха.
[34]Диаметр бронхо-плеврального свища (суммарный диаметр множественных свищей) столь велик, что добиться расправления легкого путем дренирования плевральной полости как правило не удается (активная аспирация приводит к быстрому ухудшению состояния ребенка, обусловленное нарушениями вентиляции здорового легкого за счет усиленной «потери» воздуха через свищ (рисунок 8, А и Б).
[35]Токсический шок или гнойная интоксикация – встречается в разной степени выраженности при всех гнойных заболеваниях легких у детей.
[36] Наиболее частая причина ЛПГС.
[37] Клиника зависит от локализации источника кровотечения и места скопления крови (плевральная полость или бронхи).
[38] При прогрессирующем гемотораксе.
[39]При затекании крови в трахео-бронхиальное дерево.
[40] Дифференциальная диагностика легочного кровотечения с желудочно – кишечным или пищеводным кровотечением может быть сильно затруднена. Рентгенологическое исследование пищевода и желудка с барием позволяет выявить грубые изменения рельефа слизистой пищевода и кардиального отдела желудка при синдроме портальной гипертензии и симптом ниши при язве желудка, однако контрастное рентгенологическое исследование, произведенное на высоте кровотечения, менее информативно – сгустки свернувшейся крови могут значительно исказить истинную картину. Экстренная рентгенография органов грудной клетки позволяет установить наличие патологического очага в легком, предположить или уточнить локализацию источника кровотечения, определить объем поражения легких.
[41]Данные М. Р. Рокитский «Хирургические заболевания легких у детей», 1988 г.
Лекция "Технологическая схема отбора и закачки газа в хранилище" также может быть Вам полезна.
[42]Т. к. нет абсолютного сходства среди родственных заболеваний , диагностический процесс всегда носит вероятностный характер.
[43] Данные Н. А. Васильева, 1990 г., «Туберкулез».
[44]Следует помнить, что на легочные поля могут наслаиваться тени патологических процессов, исходящих из ребер, мягких тканей и других органов (многоосевое рентгенологическое исследование позволит прояснить локализацию процесса).
[45] Насчитывается более 200 нозологических форм, при которых в легких выявляется синдром диссеминации.
[46]Ложные полости обусловлены случайным сочетанием теней на рентгенограмме.
[47] При формировании полости на фоне клинической картины воспаления наблюдается одномоментное отхождение большого количества мокроты с неприятным запахом, возможно кровохарканье. При аускультации выслушиваются влажные крупнопузырчатые хрипы и при покашливании «шум писка» - признаки бронхиального стеноза. При анализе мокроты – эластические волокна, микроорганизмы и лейкоциты. Если причина деструкции туберкулез – эластические волокна, МБТ, кристаллы холестерина и извести (тетрада Эрлиха).




















