Показатели деятельности родильного дома
Показатели деятельности родильного дома
Для анализа деятельности стационара родильного дома помимо общепринятых для любого стационара показателей целесообразно рассчитывать специальные показатели. К ним относятся:
1. Частота оперативных пособий при родах (наложение акушерских щипцов, применение вакуум-экстрактора, ручного отделения последа и др.), например:
Число операций наложения щипцов
 x 1000
x 1000
Число родов в стационаре
2. Частота осложнений в родах (разрыв промежности, кровотечений, аномалий родовой деятельности, сепсиса и др.), например:
Рекомендуемые материалы
Число родильниц, имеющих разрыв промежности
 x 1000
x 1000
Число женщин, родивших в стационаре + число
поступивших женщин, родивших вне роддома
3. Частота применения кесарева сечения в родах:
Число родов, завершенных операцией кесарева сечения
 x 1000
x 1000
Число родов в стационаре
Перинатальная смертность (греч. пери – вокруг, около; лат. – рождение) – смертность плодов и новорожденных, начинающийся с 22 недели внутриутробной жизни плода (в это время в норме масса тела составляет 500г.) и включающий период родов и первые 168 часов (7 суток) жизни новорожденного.
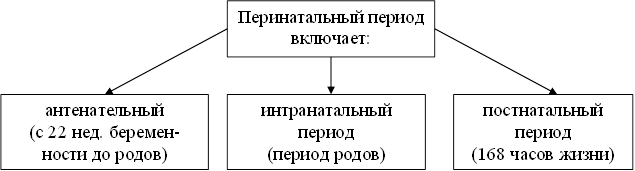 |
Методика расчета показателя перинатальной смертности:
Число родившихся мертвыми + Число
Перинатальная умерших в первые 168 часов жизни
 смертность = х 1000
смертность = х 1000
Число родившихся живыми и мертвыми
Антенатальная смертность и интранатальная смертность в сумме дают мертворожденность.
Методика расчета показателя мертворожденности:
Родилось мертвыми
 Мертворожденность = х 1000
Мертворожденность = х 1000
Число родившихся живыми + мертвыми
Для обеспечения регистрации смерти в перинатальном периоде утверждено «Медицинское свидетельство о перинатальной смерти» ф.№106-2/у-98.
Структура перинатальной смертности по составляющим ее компонентам показывает: на постнатальный период приходится 50% случаев, на долю мертворожденности соответственно 50%.
Все причины перинатальной смертности можно разделить на 2 группы:
1. Заболевания или состояния матери или последа, патология беременности и родов, обусловившие смерть ребенка.
2. Заболевания и состояния ребенка (плода), явившиеся причиной смерти.
Среди первой группы причин наибольший удельный вес занимают осложнения со стороны плаценты, пуповины и оболочек (преждевременная отслойка плаценты, патология пуповины и т.д.) – 23,2%; на втором месте – осложнения беременности у матери (токсикозы 2-й половины беременности, преждевременное излитие околоплодных вод и т.д.) – 22,4%; на третьем – состояния матери, не связанные с настоящей беременностью, - 16,5%; на четвертом – осложнения родов и родоразрешения (стремительные роды, аномалии родовой деятельности, криминальные вмешательства) – 7,3%.
Среди второй группы причин наибольшее значение имеют: асфиксия – 46,5%, респираторные состояния (в т.ч. врожденная пневмония) – 18,0% и врожденные аномалии – 14,4%.
Для определения путей снижения перинатальной смертности, важно изучать все ее случаи с позиций возможной предотвратимости и на этой основе разрабатывать рациональные меры профилактики.
Материнская смертность. Всемирной организацией здравоохранения «материнская смертность определяется как обусловленная беременностью, независимо от продолжительности и локализации, смерть женщины, наступившая в период беременности или в течение 42 дней после ее окончания от какой-либо причины, связанной с беременностью, отягощенной ею или ее ведением, но не от несчастного случая или случайно возникшей причины».
Случаи материнской смертности подразделяют на две группы:
1. Смерть, непосредственно связанная с акушерскими причинами, т, е. смерть в результате акушерских осложнений состояния беременности (т. е. беременности, родов и послеродового периода), а также в результате вмешательств, упущений, неправильного лечения или цепи событий, последовавших за любой из перечисленных причин.
2. Смерть, косвенно связанная с акушерскими причинами, т. е. смерть в результате существовавшей прежде болезни или болезни, возникшей в период беременности, вне связи с непосредственно акушерской причиной, но отягощенной физиологическим воздействием беременности,
Данный показатель позволяет оценить все потери беременных (от абортов, внематочной беременности, от акушерской и экстрагенитальной патологии в течение-всего периода гестации), рожениц, родильниц в течение 42 дней после окончания беременности.
Показатель следует рассчитывать на уровне города, области, края, республики. В учреждении, где произошла смерть, следует проводить детальный анализ каждого случая смерти с позиции ее предотвратимости.
В соответствии с Международной классификацией болезней показатель материнской смертности должен рассчитываться на 1000 живорожденных. Однако ВОЗ, учитывая небольшое число умерших в развитых странах и соответственно незначительную величину показателя при расчете на 1000 живорожденных, в статистических показателях приводит расчеты на 100 000 живорожденных.
Расчет показателя материнской смертности:
Информация в лекции "1 Что такое искусственный интеллект" поможет Вам.
Число умерших беременных (с начала
беременности), рожениц, родильниц
в течение 42 дней после
Материнская прекращения беременности
 смертность = х 100 000
смертность = х 100 000
Число живорожденных за год



















